この記事の目次
医療ニーズの高い利用者が増加。ケアマネ支援を。
医療ニーズの高い利用者さん、多くなりましたよね。在宅で使用できる医療機器などの進化もありますし、訪問看護事業所の増加などもあると思います。もちろん、ベッド数も少なく医療ニーズの高い利用者でも積極的に退院を進めてきた結果なんですけれど。
そこで、退院後のケアマネジメントを行うケアマネジャーの支援のために訪問看護師が同行訪問することなどが重要、と日本看護協会がまとめました。
要介護者・要支援者の医療ニーズが多様化する中、介護支援専門員(ケアマネジャー)からの疑問等に訪問看護師等が答え、また相談に乗り、さらに必要に応じて利用者のもとを同行訪問することなどが重要である―。
日本看護協会は5月16日に、こういった内容を盛り込んだ「『医療ニーズを有する利用者のケアマネジメントに関する看護師による介護支援専門員への相談支援事業』実施の手引き」を公表しました(日看協のサイトはこちら)。
[医療ニーズの高い要介護者のケアマネジメント、訪問看護師等がケアマネ支援を―日看協]メディウォッチより
医療知識の乏しいケアマネを指導するのが訪問看護師。同行訪問や電話相談などを行う環境づくりが必要と提言をしています。
効果に鑑みれば、医療機関や訪問看護ステーション、地域包括支援センターなどに、ケアマネから日常的に相談・支援を行える環境の整備、さらには個別ケースに十分に対応できるよう「必要に応じて訪問看護師等が同行訪問する」環境の整備が必要と考えられます。日看協では、相談・支援を「モデル事業」にとどめず「事業化する」ことも併せて提言しています。
[医療ニーズの高い要介護者のケアマネジメント、訪問看護師等がケアマネ支援を―日看協]メディウォッチより
これをモデル事業にとどめず、事業化すると息巻いています、日本看護協会。でも、ひとつ、気になることがあります。
知っていますか、Myナース。
実は、この取り組み。以前からあって、すでに介護報酬にも組み込まれているんじゃないか?と、気が付いた人もいるんじゃないでしょうか。
看護職員による居宅療養管理指導
そう、看護職員による居宅療養管理指導です。
居宅療養管理指導といえば、訪問診療や訪問歯科診療、薬剤師が訪問して指導した内容をケアマネと情報共有することで得られる介護報酬です。
居宅療養管理指導が算定できる職種としては、医師・歯科医師・薬剤師・管理栄養士・歯科衛生士、そして保健師・看護師が位置づけられました。
看護職員による居宅療養管理指導が制度上位置づけられたのは平成21年の介護報酬改定時で、「Myナース」とも呼ばれ、日本看護協会などが積極的にPRをし、啓発をしてきました。看護師が所属する訪問看護事業所からの提供もできるサービスとしてスタートしました。
ん?
さっきのも日本看護協会?Myナースはどこへ行ったんだ?
看護職員による居宅療養管理指導、Myナースはどこへ行った?
この看護師による居宅療養管理指導(Myナース)、実は平成30年の介護報酬改定の際に廃止になっています。
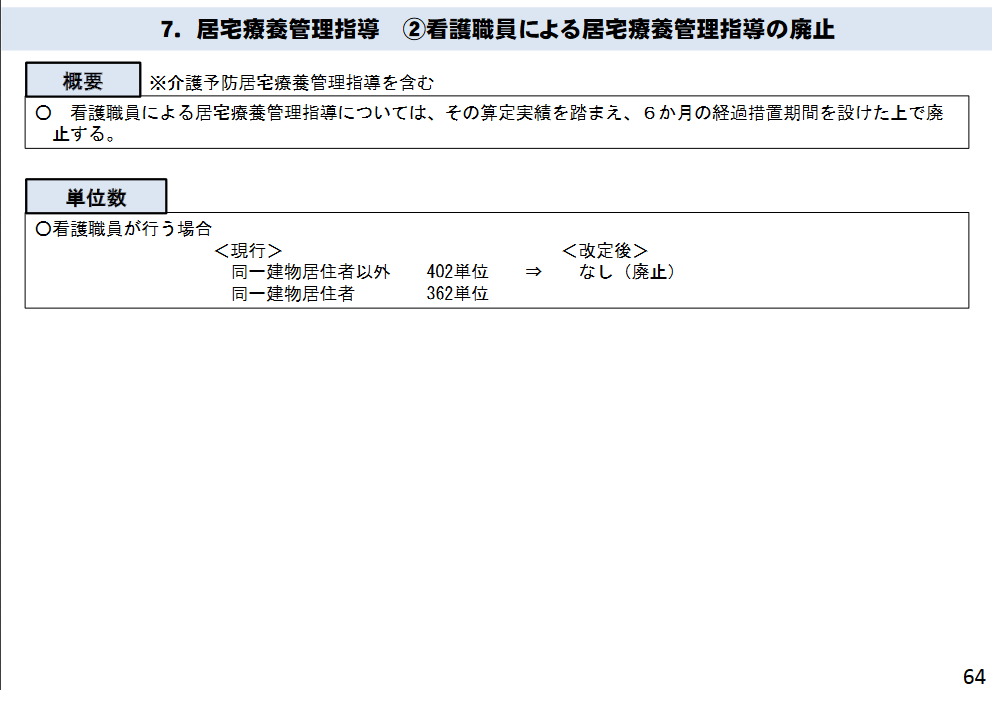
廃止!!
その廃止理由、「算定実績を踏まえ」ということは、どれだけ算定事業所が少なかったかがわかりますね。
平成21年にスタートし、平成30年にひっそりと廃止。ほとんど注目を集めることもなかったですよね。
なぜ看護職員による居宅療養管理指導が広がらなかったか?
この看護職員による居宅療養管理指導が広まらなかった理由はどこにあるのか。一部、独断と偏見もありますが。
限定される算定要件
算定要件が厳しかったのも一つの要因でしょう。
算定できるのは以下のとき。
①初めて要介護認定・要支援認定を受けたとき②要介護認定・要支援認定を更新したとき
③要介護認定・要支援認定の区分が変更になったとき(例:要介護1から要介護2に変更)
上記の①~③に伴い、介護保険のサービス提供が開始されてから 2 か月間の間に 1 回
居宅療養管理指導“Myナース”のQ&A
そして対象者となるのは以下の条件に該当する利用者です。
居宅療養管理指導“Myナース”のQ&A
介護保険の要介護認定または要支援認定を受けている方で、通院が困難な在宅の利用者のうち、医師が看護職員による居宅療養管理指導が必要であると判断した方
この、医師が看護職員による居宅療養管理指導が必要であると判断した、の基準がどこにあるかというと、介護保険認定の際に医師が作成する主治医意見書の
4.生活機能とサービスに関する意見 (5)医学的管理の必要性」の「看護職員の訪問による相談・支援」 にチェックがあるかどうか、ということなんですね。
結構条件が絞られているので、ケアマネさんが必要なタイミングで利用できるサービスというわけではないことから利用が進まなかったのではないでしょうか。
ケアマネや訪問看護師への周知不足
こんなサービスがあると知っている関係者自体が少なかったので、廃止されるのも当然なのかと思います。
普段から主治医意見書を目にしているケアマネさんも、この看護職員の訪問による相談・支援の意味を知っている人は少ないのかもしれませんね。
意見書を作成する医師もそんなことを意識してチェックなんかつけていないでしょうけれど・・・(たぶん)。
介護報酬の単価も安い
報酬の安さもこれが広がらなかった要因の一つなのかもしれません。
もちろん、気軽に利用したいという思いも強いからこそ、400単位という設定だったのでしょうけれど、アセスメントするのにも時間がかかりますし、30分未満の訪問看護よりも安い単価設定では割に合わないと、受ける事業所も当然少なかったです。
ケアマネと看護師は反発しあう。
ここは核心ですが、ケアマネと看護師、基本的に折り合いはよろしくありません(笑)。
どこもそうでしょう。ケアマネは医療職の悪口を言い、訪問看護師はケアマネの悪口を言い、どちらもプライドが高い者同士でわざわざアドバイスを頼もうと思わないというケアマネさんが多いのでしょう。それ以上に、「そんなことも知らないの?」という目で見られることに抵抗があるのでしょう。
看護師も看護という自分のフィールドからは下りずにケアマネを否定することから始めるスタンスの方も多くいます。
共通の利用者を通して実践を重ねているという関係であればまだしも、ぽっと派遣される看護師に言われたくないというケアマネの気持ちもわからなくもありません。
また、一度の訪問でどれだけのアセスメントとケアマネへの指導が期待できるかというとはっきり言って未知数です。
事業化?するだけ無駄。
正直、事業化するっていうけれど、看護職員による居宅療養管理指導の反省を行うことがまずは先決でしょうね。
じゃあ報酬単価を上げればいいのか、算定要件のハードルを緩くすればいいのか。
算定が少ない理由で廃止になるくらいですから、そのくらいで解決できるような問題ではないように思います。
ということで、勝手に結論付けてしまいますと、控えめに言ってやるだけ無駄でしょう。













最近のコメント